


Спешим сообщить о выходе первого в России Национального руководства по оториноларингологии в трех томах, что стало значимым событием в медицинском сообществе. Фундаментальное издание под редакцией Заслуженного деятеля науки РФ, член-корр. РАН, проф. Николая Аркадьевича Дайхеса и Заслуженного врача РФ, академика РАН Юрия Константиновича Янова содержит современную и актуальную информацию о диагностике, лечении, реабилитации, профилактике заболеваний в области оториноларингологии, хирургии головы и шеи. Представляем выдержку из руководства – главу 5.17, посвященную подходам к ведению пациентов с травмами носа.
К травмам носа относятся: ушиб наружного носа, раны наружного носа, перелом костей носа, инородные тела полости носа, ожоги (термические и химические) носа, отморожение носа. Согласно международной классификации болезней десятого пересмотра (МКБ‑10), к травмам носа относятся:
Травматические повреждения носа, в силу выступающего его расположения над поверхностью лицевого скелета, встречаются довольно часто. Особенностью данного вида травм является то, что они часто приводят к функциональным и эстетическим проблемам. По некоторым данным, в России повреждения носа составляют 80-91 % травм лорорганов и 21-53 % травм лицевого скелета. За последние 10 лет произошел количественный скачок травматизма носа среди населения России. Частота травм скелета носа у мужчин в 3,5-4 раза выше, чем у женщин; средний возраст пациентов во взрослой практике составляет 30,5 ± 4,2 лет. В детской практике перелом скелета носа чаще встречается у мальчиков (63,3 %), средний возраст пациентов составляет 11,5 ± 1,2 лет. Вне зависимости от возрастной категории весной и летом происходит увеличение количества травм носа, зимой их частота, как правило, уменьшается. Наиболее частой травмой носа является перелом костей носа.
Перелом костей носа — нарушение целостности костнохрящевой структуры носа в результате механической травмы. Причинами перелома костей носа у взрослых в 39,7 % случаев являются драки, в 24,8 % случаев — дорожнотранспортные происшествия, в 17,1 % случаев — спортивные травмы, в 14,2 % случаев — бытовой травматизм, в 4,2 % случаев — иные причины, в т. ч. травмы военного характера. В детской практике наиболее часто приходится иметь дело с травмами, полученными в быту и во время пребывания на улице (66,8 %), реже — в детских учреждениях (17,2 %). Повреждения скелета носа у детей в результате дорожнотранспортных происшествий отмечаются в 10,5 % случаев, от спортивных травм — в 5,5 % случаев.
Кости носа чаще ломаются при ударе сбоку, когда отломки смещаются внутрь (к средней линии) на стороне приложения силы и кнаружи — на противоположной. При нанесении удара спереди назад может быть нарушена целостность носовых костей по костному шву, часто теряется их связь с лобными отростками верхней челюсти, возможен перелом перегородки носа. При тяжелых сочетанных травмах средней зоны лица перелом костей носа может сопровождаться также повреждением носовых раковин и сошника, стенок придаточных пазух носа, стенок глазницы, основания черепа в области передней черепной ямки. При этом отломки костей носа могут смещаться не только внутрь, кнаружи, но и кзади, а наружный нос — деформироваться вследствие искривления или западения его спинки.
Ввиду многообразия клинико-морфологических вариантов переломов скелета носа крайне сложно придерживаться единой классификации. Наиболее системно данная нозологическая патология представлена в классификации А. С. Юнусова, С. В. Рыбалкина (2005), в основу которой положен принцип распространения травматических повреждений на окружающие ткани и анатомические образования.
Согласно данной классификации, различают:
Изолированные переломы скелета носа:
|
Сочетанные переломы скелета носа:
|
Комбинированные переломы скелета носа:
|
Также с экспертной целью выделяют:
|
Приведенная классификация позволяет определить оптимальные сроки хирургического лечения переломов скелета носа в зависимости от объема травматических повреждений и координировать способы совместно проводимого лечения со специалистами смежных специальностей, учитывая преобладание комбинированных и сочетанных переломов скелета носа над изолированными.
Различают следующие виды деформации наружного носа, возникшие после перенесенной травмы:
Основными клиническими симптомами перелома скелета носа являются: боль в области носа, носовое кровотечение, отек мягких тканей лица, экхимозы, раны и ссадины кожи, затруднение носового дыхания (рис. 54).
При сочетанных повреждениях с вовлеченностью передней черепной ямки может возникать назальная ликворея (явная или скрытая). При открытых переломах скелета носа могут обнаруживаться раны кожи и (или) слизистой оболочки полости носа, сопровождаемые кровотечениями. Довольно часто на момент осмотра кровотечение может самостоятельно остановиться, но в этом случае раневая поверхность обычно скрыта сгустками крови или геморрагическими корками. Однако кровотечение иногда бывает и обильным, приводящим к постгеморрагической анемии.
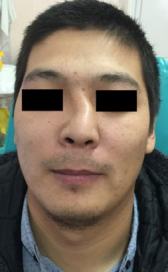
Рис. 53. Посттравматическая деформация |
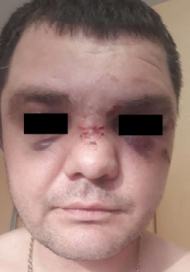   Рис. 54. Открытый перелом костей носа, |
Пальпаторно часто можно определить подвижность костных отломков, наличие болезненных выступов и острых краев сместившихся костей носа, их крепитацию. Иногда при разрыве слизистой оболочки полости носа выявляется подкожная эмфизема. Следует учитывать, что при выраженном травматическом отеке мягких тканей проведение пальпации костей носа вызывает определенные затруднения. Для обнаружения возможных повреждений соседних с носом костей лицевого скелета необходимо пальпировать не только кости носа, но и передние стенки верхнечелюстных и лобных пазух, края грушевидного отверстия, нижние края глазниц.
Физикальное обследование
Сбор жалоб и анамнеза. Диагностика перелома скелета носа начинается с тщательно собранного анамнеза. При сборе анамнестических данных необходимо выяснить: время от момента полученной травмы, обстоятельства и механизм ее получения; сопровождалась ли травма неврологической симптоматикой (тошнотой, рвотой, головокружением, потерей сознания); информацию о ранее перенесенных травмах носа, вызывали ли они изменение формы наружного носа и стойкое ухудшение носового дыхания; сведения о профилактических прививках от столбняка в случаях комбинированных переломов скелета носа с ранениями кожи лица. Следует помнить, что данная информация может нести юридическую нагрузку.
Передняя риноскопия. Важной диагностической манипуляцией является проведение передней риноскопии, которая позволяет оценить состояние слизистой оболочки полости носа, выявить причину затрудненного носового дыхания, установить источники носового кровотечения, степень искривления и деформации носовой перегородки и характер повреждения носовых раковин. Риноскопическая картина у пациентов с переломом скелета носа полиморфна, что объясняется разнообразием механизмов травмы и характером травматических повреждений. При проведении риноскопии желательно пользоваться электроотсосом и гемостатическими губками, что позволит выполнить более детальную оценку состояния анатомических образований и слизистой оболочки полости носа. Наиболее частыми объективными признаками травматического повреждения скелета носа являются отек и гиперемия слизистой оболочки, более выраженные в верхних отделах полости носа. Слизистое отделяемое в носовых ходах может определяться с примесью сукровицы. При травматических повреждениях скелета носа в полости носа возможна также визуализация свежего геморрагического отделяемого или сухих кровяных корочек. При переломах перегородки носа могут формироваться гематомы, препятствующие нормальному носовому дыханию.
Показатели лабораторных исследований при переломе скелета носа не являются патогномоничными, а патологические изменения в анализе периферической крови в случаях перелома скелета носа, как правило, не определяются. Тем не менее лабораторное сопровождение необходимо, т. к. лейкоцитоз нейтрофильного характера у пациентов с переломом скелета носа может указывать на развивающиеся в результате травмы бактериальные осложнения, а появление признаков острой анемии может свидетельствовать о наличии или последствиях травматического носового кровотечения. При подозрении на назальную ликворею проводят тест определения уровня глюкозы или бета2трансферрина в назальном секрете.
Инструментальные исследования
Эндоскопическое исследование полости носа позволяет оценить степень повреждения внутриносовых структур, перегородки носа, определить источник кровотечения и ликвореи, а также осуществить цифровую фотои видеодокументацию. Эндоскопическая картина травматических повреждений полости носа весьма разнообразна: у 56,3 % пациентов определяются кровоизлияния в слизистую оболочку полости носа, у 15,0 % — разрывы слизистой оболочки различной локализации, у 17,3 % — перелом перегородки носа.
Эндоскопическими признаками перелома перегородки носа являются: гематома, изгибы перегородки носа под острым углом, патологическая подвижность при зондировании, отек и кровоизлияния слизистой оболочки в месте перелома. Особую помощь эндоскопическое исследование оказывает в диагностике травматических повреждений задних и верхних отделов полости носа. При травмах носа у пациентов может нарушаться обоняние, что может являться следствием сдавления ветвей обонятельного нерва смещенными костными отломками или результатом кровоизлияния в обонятельную зону. Необходимо учитывать, что сопутствующая черепно-мозговой травма вызывает нарушение обоняния центрального происхождения. Перелом скелета носа в 46,2 % случаев может сопровождаться реактивными изменениями слизистой оболочки в области глоточных устий слуховых труб со снижением слуха в виде нарушения воздушной проводимости на низких частотах. Нарушение восприятия высоких частот и возникновение у пациентов субъективного шума в ушах и головокружения требует дополнительного неврологического обследования. Следует подчеркнуть, что в остром периоде травмы происходят существенные функциональные нарушения в слизистой оболочке полости носа, обусловленные как непосредственно ее травмой, так и неспецифическими реакциями микроциркуляторного русла медиаторного типа. Нарушения респираторной и обонятельной функций возникают с момента травмы, достигая максимума на 2-3и сутки, и восстанавливаются, как правило, на 7-10е сутки.
Лучевые методы исследования применяются для выявления перелома скелета носа. Проводится рентгенография носовых костей в боковой проекции по В. Г. Гинзбургу, которая может быть недостаточно информативна. В современных реалиях для постановки диагноза перелома костей носа целесообразно выполнение компьютерной томографии средней и верхней зон лица.
Проведение компьютерной томографии показано всем пациентам с комбинированными и сочетанными переломами скелета носа для определения точного объема и характера травматических повреждений и выбора оптимальных сроков, и способов хирургического лечения. Среди диагностических преимуществ компьютерной томографии следует отметить: возможность визуализации боковых смещений отломков носовых костей, лобных отростков верхней челюсти и перегородки носа; возможность выявления сопутствующих травматических повреждений орбит, околоносовых пазух и основания черепа; высокую информативность у детей младшего возраста. В сомнительных случаях д л я подтверждения или исключения назальной ликвореи проводится КТцистернография.
Оказание помощи пациентам с переломами скелета носа заключается в первую очередь в остановке кровотечения. Для остановки кровотечения из полости носа проводят переднюю, а при необходимости и заднюю, тампонаду носа. Применение пневмобаллонов не всегда оправдано, т. к. они могут быть повреждены костными отломками травмированной зоны. Если перелом костей носа сопровождается повреждением мягких тканей, то предварительно проводят первичную хирургическую обработку ран.
Консервативное лечение проводится лишь в случаях изолированных переломов скелета носа без деформации перегородки наружного носа. Оно направлено на стимуляцию процессов репарации в травмированных тканях и заключается в назначении анальгетиков, препаратов кальция, противоотечных и гемостатических препаратов, сосудосуживающих и антисептических капель в нос.
При наличии деформаций наружного носа и (или) носовой перегородки, сопровождающихся нарушением респираторной функции, показано хирургическое лечение. Целью хирургического лечения является устранение возникших в результате травмы нарушений формы и функций носа, в первую очередь респираторной.
По срокам хирургическое лечение переломов скелета носа определяется как раннее (1-7е сутки после травмы), отложенное (8-15е сутки после травмы) и плановое (от 6 месяцев после травмы и позднее). Раннее хирургическое лечение проводится пациентам с минимальными проявлениями отечно-травматического синдрома, когда можно адекватно оценить костные повреждения в травмированной зоне, при наличии открытого перелома скелета носа, а также при возникновении гематомы носовой перегородки. Хирургическое лечение переломов скелета носа может быть отложено на срок от 8 до 15 суток с момента травмы в связи с тяжестью общего состояния пациента и выраженными проявлениями отечно-травматического синдрома, а также в случаях, комбинированных и сочетанных травматических повреждений. К этому сроку уже можно объективно оценить степень нарушения носового дыхания, обусловленного травматической деформацией перегородки носа, и целесообразность его хирургической коррекции в острый период травмы. При отсутствии противопоказаний репозицию костей носа необходимо проводить в как можно более ранние сроки. Проведение репозиции костей носа в поздние сроки может быть неэффективно в связи с быстрым формированием первичной костной мозоли (уже к 8-10м суткам). Плановое хирургическое лечение переломов скелета носа (устранение посттравматической деформации наружного носа, или риносептопластика) проводится, как правило, у пациентов с сочетанной травмой, протекающей с тяжелыми функциональными нарушениями.
Для устранения деформации наружного носа используют наружный (пальцевой), эндоназальный (пальце-инструментальный) и экстраназальный способы репозиции костей носа (рис. 55).
Наружную репозицию костей носа чаще всего производят бимануально. При этом большим пальцем одной руки надавливают на боковую стенку носа и корня со стороны смещения, а пальцами другой руки контролируют степень смещения. При этом костные отломки должны быть выставлены согласно архитектонике костного остова наружного носа, а спинка носа — установлена в срединное положение.
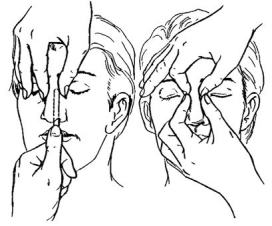


Рис. 55 Репозиция костей носа: А — эндоназальная (пальце- инструментальная); Б — наружная (пальцевая)
Эндоназальный способ репозиции костей носа успешно проводится с использованием элеваторов конструкции Ю. Н. Волкова или прямым кровоостанавливающим зажимом с надетым ПВХили резиновым наконечником. Методика репозиции заключается в том, что инструмент аккуратно вводят в верхний отдел полости носа и его концом приподнимают сместившиеся внутрь костные фрагменты, контролируя визуально и пальпаторно правильность их сопоставления. Эта процедура, как правило, сопровождается характерным хрустом. Если имеются и боковое смещение, и западение костей носа, то необходимо сначала эндоназальным доступом приподнять сместившиеся внутрь отломки, а затем переместить спинку носа к средней линии бимануально. Эндоназальная репозиция костей носа заканчивается тампонадой носа для фиксации правильного положения отломков. Важно использовать не очень жесткие материалы при проведении тампонады, т. к. назальный секрет и отечная слизистая оболочка могут привести к излишнему увеличению объема содержимого полости носа, что приведет к смещению костных отломков.
Эндоназальную репозицию костей носа целесообразно проводить с применением адекватного обезболивания. В большинстве случаев эффективное обезболивание тканей носа достигается аппликацией на слизистую оболочку полости носа 10 %ного раствора «Лидокаина» и инфильтрацией мягких тканей в зоне перелома 1-2 %ным раствором «Лидокаина» или «Новокаина». При необходимости репозицию костей носа можно проводить под общим обезболиванием (в т. ч. под интубационным наркозом), что позволяет более тщательно сопоставить костные фрагменты и избежать аспирации крови в дыхательные пути.
При наличии гематомы перегородки носа ее вскрытие и дренирование проводят одномоментно с репозицией костей носа. Большинство оториноларингологов считает необходимым эндоназальную репозицию костей носа заканчивать не только тампонадой полости носа, но и применением наружных фиксирующих лонгет. Наиболее широкое распространение получили фиксирующие повязки, сформированные из марли, пропитанной гипсом или коллодием, или изготовленные из полимерных материалов. Также для шинирования используется оргопласт — термопластическая легкая биоинертная масса, которую можно легко резать и моделировать в холодном состоянии, после чего она помещается в горячую воду, а застывая, хорошо сохраняет приданную ей форму. Однако методы наружной фиксации отломков скелета носа у детей в настоящее время стараются не использовать, считая их малоэффективными ввиду малых анатомических размеров наружного носа.
Экстраназальный способ репозиции костей носа, при всех его преимуществах (точное сопоставление отломков под непосредственным визуальным контролем, дренирование гематом, возможность фиксации отломков между собой), используется ограниченно, ввиду травматичности проводимых методик. Показаниями для экстраназального способа репозиции костей носа можно считать одномоментно проводимые хирургические вмешательства по поводу внутри черепной травмы или многооскольчатых повреждений верхней и средней зоны лица. При этом используются оперативные доступы из коронарного разреза или разреза по Кил лиану, а открытая репозиция при этом дополняется эндоназальным инструментальным вправлением костных отломков. При данных методиках, как правило, используется остеосинтез системой миниили микропластин с фиксацией миниили микрошурупами.
Эффективность хирургического лечения переломов скелета носа определяют по двум основным критериям — восстановлению формы и респираторной функции носа. Для оценки косметических результатов репозиции костей носа проводят фотографирование лица пациента до операции и в различные сроки после нее, сравнивая с бытовыми фотографиями, сделанными до травмы. При этом учитывается субъективная оценка пациентом результатов операции. Наиболее квалифицированной оценкой функциональных результатов операций на перегородке носа является метод акустической ринометрии или ринопневмоманометрии. Для предупреждения развития гнойных осложнений после репозиции костей носа необходимо проведение короткого курса антибиотикотерапии, включающего препараты широкого антимикробного действия.
В случае сочетания переломов скелета носа с челюстно-лицевой и (или) черепно-мозговой травмой, травматическим повреждением других органов и систем организма, для выбора оптимального срока и способа лечения пациента необходимо проконсультироваться у врачей: невролога и (или) нейрохирурга, челюстно-лицевого хирурга, окулиста, анестезиолога-реаниматолога, а также у других специалистов по показаниям.
Следует отметить, что косметические результаты определяются прежде всего характером смещения отломков. В случаях многооскольчатых переломов костей носа, сопровождающихся западением и уплощением спинки носа, результаты репозиции, как правило, несколько хуже, чем при боковом смещении. Кроме того, многооскольчатые переломы требуют более длительную фиксацию костных отломков.
Особое значение в послеоперационном ведении пациентов с травмами носа имеют терапевтические мероприятия, направленные на оптимизацию процессов регенерации в травмированных тканях: назначение противовоспалительной и противоотечной терапии, препаратов кальция.
На основании клинического опыта доказано, что добавление к терапии пациентов после оперативного вмешательства гомеопатического лекарственного препарата «Арника монтана С9» (Буарон) способствует статистически значимому снижению воспаления, боли, отека, связанных с операционной травмой, и существенному сокращению сроков реабилитации.
Местно применяются увлажняющие, секретолитические и ранозаживляющие препараты; при открытых травмах вводят противостолбнячные сыворотки. При выраженном отеке мягких тканей требуется своевременная смена фиксирующей лонгеты. Из физиотерапевтических методов лучшие терапевтические результаты при переломах скелета носа отмечены при применении лазерои магнитотерапии.
Профилактика переломов костей носа состоит в предотвращении потенциально опасных ситуаций, которые создают условия для нанесения ударов в эту область. Особенно это касается контактных видов спорта и дорожно-транспортных происшествий. В детской практике профилактика заключается прежде всего в комплексе социальных мероприятий, включающем в себя организацию безопасного досуга детей и подростков.
При соблюдении рекомендуемых сроков и способов хирургического лечения переломов скелета носа прогноз лечения для данной группы пациентов благоприятный.
К термическим поражения носа относят ожоги носа и отморожения носа. В свою очередь, ожоги носа делятся на термические и химические.
Термические ожоги носа — поражение кожи наружного носа или слизистой оболочки полости носа вследствие попадания на ее поверхность горячих жидкостей, пара, воздуха, теплового излучения, пламени. Реже встречаются ожоги носа при электротравме или воздействии радиационного излучения.
Химические ожоги носа -поражение кожи наружного носа или слизистой оболочки полости носа вследствие попадания на ее поверхность концентрированных кислот или щелочей.
Ожоги носа, как правило, являются частью ожогов лица. Классификация термических и химических поражений носа по степени тяжести соответствует общепринятым классификациям аналогичных поражений кожи и слизистых оболочек. Лечение ожогов проводится по общим принципам комбустиологии: прекращение доступа патологического агента к коже и слизистой оболочке, нейтрализация химического агента при химическом поражении, антисептическая, антибактериальная, противовоспалительная и обезболивающая терапия. На стадии заживления может проводиться введение препаратов, стимулирующих репарацию. При шоке проводятся немедленные противошоковые мероприятия. При глубоких ожогах проводится некрэктомия с перемещением лоскутов для закрытия поверхности. В последующем косметический дефект может потребовать выполнения дополнительных пластических операций.
Отморожение носа возникает вследствие воздействия холодового фактора. Чаще всего отморожение носа возникает по причине длительного воздействия холодного воздуха в зимний период. Клинически оно проявляется побледнением кожи (позже окраска кожи может измениться на синюшно-красную), зудом, болью в области носа. В тяжелых случаях, при глубоких повреждениях, возможен некроз кожи, который начинается с кончика носа. В лечении применяют согревание, при глубоком поражении кожи могут потребоваться госпитализация, антибактериальная, противовоспалительная терапия.






©Copyright 2026 Клиническая гомеопатия





